Пути заражения
Основной источник заражения человека микобактериями – люди с открытой формой туберкулеза, то есть те люди, которые выделяют бациллы Коха во внешнюю среду. Больной человек вместе с мокротой при чихании, кашле или простом разговоре выделяет миллионы бактерий, которые распространяются в воздухе в радиусе от двух до шести метров, а затем оседают на пол и предметы, при этом все микобактерии могут долгое время оставаться жизнеспособными. Контактное заражение происходит при поцелуях, через носовые платки зараженного человека, одежду, посуду, постельное белье и все вещи, на которые могла попасть мокрота. Также можно заразиться туберкулезом от животных, как при непосредственном контакте с ними, так и употребляя продукты (молоко, мясо).
Кроме того, встречаются случаи заражения через конъюнктиву человеческого глаза. Заражение через кожу встречается довольно редко. Чаще всего описываются случаи, когда заболевают доярки от больных коров при проникновении микробов через поврежденную кожу рук. Существует возможность заражения заболеванием внутриутробно при инфицировании плаценты во время родов, но такой путь заражения встречается довольно редко.
Симптомы и первые признаки туберкулеза у детей
В первую очередь туберкулез у детей проявляется такими клиническими признаками, как:
Клинические проявления по возрастам детей
| Возраст | Симптомы |
|---|---|
| Младенчество (до года) | Малая подвижность, апатия, слабость, приступы удушья или кашля, западение части грудной клетки, потеря веса (в т. ч. мышечной массы), утрата аппетита, прекращение плача, бессонница. Раннее выявление и диагностика крайне важны, потому что в этом возрасте такая патология наиболее опасна. |
| 5-8 лет | Снижение активности, слабость, отсутствие сна и аппетита, уменьшение массы тела, кашель, впадение участка грудной клетки. |
| 8-15 лет | Быстрое появление болезненности в легких на фоне апатии и слабости, активные позывы к кашлю, одышка даже в состоянии покоя, истончение или изменение цвета кожи, появление трещин, ран, кровохарканье, изменение лимфоузлов в размерах и по структуре, интоксикация легких (на последней стадии). |
Проявления хронической формы:
- нарушения сна;
- увеличение печени;
- отставание от сверстников в физиологическом развитии;
- сухость и бледность кожи;
- легкая эйфория.
Этиология заболевания
Возбудителем туберкулеза являются микобактерии (бактерии рода Mycobacterium). Всего насчитывается 74 вида этих бактерий. Они распространяются и переносятся в воде, почве, среди животных и людей. Возбудитель заболевания – палочка Коха зачастую человеческого типа. Живучесть палочки Коха в земле до 40 лет.
Из-за неправильного или некачественного лечения туберкулеза легких, микобактерии могут проявлять защитную реакцию к лекарствам, направленным на их уничтожение. Также они могут видоизменяться, что усложняет дальнейшую диагностику заболевания. Если пациент прекратит лечение до того, как все бактерии погибнут, то оставшиеся микроорганизмы могут мутировать и передаваться другим людям в неустойчивой форме.
Туберкулез, который вызван различными видами микобактерий, различен между собой. Главный видовой признак микобактерий болезни – патогенность. Сама патогенность проявляется в вирулентности (степени болезнетворности), которая существенно изменяется в зависимости от факторов окружающей среды . Также она может по-разному проявляться в зависимости от состояния макроорганизма, который заражен бактерией.
Диагностика
При выставление клинического диагноза туберкулеза используется метод туберкулинодиагностики. Она говорит о присутствии специфической сенсибилизации организма, которая обусловлена вирулентным микобактериями туберкулеза или вакциной против него.
Реакция, появившиеся в результате сенсибилизация микобактериями туберкулеза или вакциной БЦЖ определяет аллергическую стадию. Она свидетельствует о появлении изменений в чувствительности или реактивности организма на введенный препарат.
Для выявления микобактерии туберкулеза проводят исследование мокроты. Сбор выполняется в специально предназначенном для этого помещении больницы или амбулатории. После чего образец отправляется на микробиологическое исследование. При невозможности сбора мокроты таким способом, можно воспользоваться другими:
- забор материала из в гортани тампоном;
- промывные воды бронхов;
- плевральная жидкость;
- биопсия плевры;
- биопсия легкого.
Также у больных туберкулёзом может наблюдаться анемия, повышение СОЭ, снижение показателей альбумина, недостаток натрия, изменения показателей функции печени, повышенное содержание кальция.
Для диагностики туберкулеза часто используют различные рентгенологические методы исследований.
Классификация туберкулеза
В классификации входят четыре главных раздела:
- клиническая форма заболевания;
- особенности процесса туберкулеза;
- осложнения инфекции;
- патоморфологические особенности туберкулеза.
Туберкулезная инфекция имеет несколько основных форм:
- Интоксикация у детей и подростков;
- Туберкулез легких:
- инфильтративный;
- кавернозный;
- фиброзно-кавернозный;
- очаговый;
- диссеминированный;
- туберкулезный плеврит;
- кониотуберкулёз;
- туберкулёз верхних дыхательных путей, бронхов, трахеи;
- цирротический и т.д.;
- Туберкулез других органов и систем
- ЦНС;
- костей и суставов;
- глаз;
- остальных органов и систем.
Клинические формы туберкулеза (первая и основная часть) отличаются по месту возникновения и клинико-рентгенологическим особенностям, где использовались патоморфологические признаки для определения развития болезни. Различные клинические формы объединили в три раздела:
- туберкулёзная интоксикация у детей и подростков;
- туберкулез органов дыхательной системы;
- инфекция прочих органов и систем.
Во вторую часть классификации входят: определение место возникновения инфекции (лёгкий или другие органы и системы), особенности процессов туберкулеза с опорой на результаты, клиника рентгенологических исследований (пневмонический, биполярный, уплотнение, формирование очага, проявление неактивной формы), определение существования или исключение микробов.
Третья часть классификация включает сведения о наличии осложнений.
Четвертая частью классификации предназначена для определения оставшихся изменений после излечения от туберкулеза со стороны дыхательной системы или других органов.
Формулируют диагноз в определённой очередности: установление клинической формы заболевания, место возникновения, стадия болезни, сведения за наличие или отсутствие выделения бактерий, наличие осложнений, оставшиеся изменения.
Туберкулез органов дыхательной системы может быть первичной формы, который возник достаточно рано после заражения. Второй вариант, заболевание развилось на фоне уже имеющегося по причине заражение микобактериями туберкулеза.
Какие методы лечения применяются в домашних условиях?
Большинству пациентов, которым показано амбулаторное лечение туберкулеза, назначают физиотерапевтические процедуры. Эти методы особенно эффективны на начальных стадиях заболевания, когда у больного еще не отмечаются такие симптомы, как кровохарканье, лихорадка и общее истощение организма.
В зависимости от степени тяжести туберкулеза, врачи назначают больным, находящимся на домашнем лечении, коллапсотерапию. Эта процедура подразумевает искусственное создание пневмоторакса путем введения в плевральную полость пациента особого газа. Терапевтический эффект коллапсотерапии обеспечивается за счет снижения эластического напряжения легких.
Практически всем пациентам, независимо от того, в каких условиях они проходят лечение, назначают дыхательную гимнастику. При каждом противотуберкулезном диспансере функционирует кабинет ЛФК. В результате выполнения дыхательной гимнастики у больного отмечается улучшение проходимости дыхательных путей, заметное увеличение общей сопротивляемости организма и восстановление нарушенного кровообращения в легких. Все это в комплексе с адекватной медикаментозной терапией способствует скорейшему выздоровлению пациентов.
Симптомы туберкулеза
Симптомы туберкулеза разнообразны. Все зависит от органа, который поражен микобактерией, а также интенсивности инфекционного процесса. В первую очередь рассмотрим клинические проявления туберкулеза легких как наиболее распространенного варианта заболевания:
- Кашель. Изначально он сухой, но со временем становится мокрым. Как правило, это затяжной кашель, который присутствует не менее 3-х недель. Симптом носит приступообразный характер, чаще всего беспокоит ночью. У некоторых больных в отделяемой мокроте обнаруживается кровь.
- Повышенная температура тела. В большинстве случаев это субфебрильная температура (на 1-2 градуса выше нормы). Так организм пытается защититься от инфекции. Как правило, поднимается температура к вечеру и сопровождается слабостью.
- Боль в груди. Этот симптом указывает на поражение плевры.
- Кровохарканье. При прогрессировании заболевания в отделяемой мокроте крови становится заметно больше. Такой симптом указывает на серьезное поражение сосудов, снабжающих легочные ткани.
- Повышенное потоотделение. У больных туберкулезом отмечается сильная потливость, особенно в ночное время.
- Одышка. Микобактерии разрушают ткани легких, из-за чего последние утрачивают свою функциональность. Теперь организм не может получить достаточного количества кислорода, особенно при физических нагрузках (когда потребность в кислороде возрастает). Так возникает одышка. Больной пытается вдохнуть как можно больше воздуха, но не может.
- Слабость. Это характерный симптом для всех инфекционных заболеваний, которые сопровождаются интоксикацией.
У детей, помимо вышеописанных симптомов, могут наблюдаться и другие проявления:
- Увеличенные и болезненные лимфатические узлы. В них скапливаются микобактерии, которые разносятся через лимфу.
- Ухудшение микроциркуляции в сосудах кожи, из-за чего она становится бледной.
- Нарушение умственного развития, рассеянность.
- Расстройство сна.
- Резкие перепады настроения.
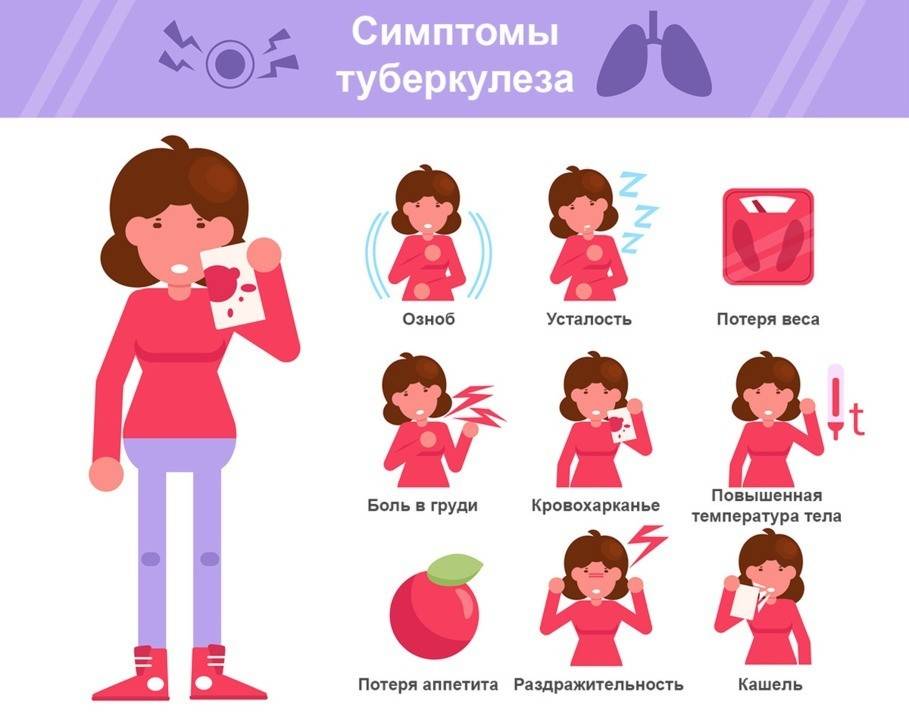 Рисунок 1. Симптомы туберкулеза. Изображение: AnnaViolet / Depositphotos
Рисунок 1. Симптомы туберкулеза. Изображение: AnnaViolet / Depositphotos
Клиническая картина туберкулеза других органов отличается от легочной формы заболевания. Так, при туберкулезе костей и позвоночника больного беспокоят следующие симптомы:
- хрупкость костей, из-за чего возможны частые переломы;
- заметное ограничение подвижности суставов;
- боли в суставах;
- нарушение осанки;
- патологическое искривление позвоночника.
- Для туберкулеза мочеполовой системы характерны следующие проявления:
- боли в области поясницы;
- появление крови в моче (гематурия);
- высокая температура тела;
- бесплодие.
При туберкулезе желудка и кишечника больной жалуется на:
- вздутие живота;
- боли в животе (как при гастрите);
- повышение температуры тела;
- появление примесей крови в кале;
- непроходимость кишечника.
Как видно, при поражении той или иной системы органов микобактериями появляются соответствующие симптомы. Редко патоген инфицирует нервную систему. В таком случае возможно воспаление оболочек мозга. Появляются симптомы, напоминающие менингит.
Когда обращаться к врачу
При появлении вышеописанных симптомов нужно проконсультироваться с врачом. Как правило, за помощью больные обращаются при продолжающемся кашле и высокой температуре.
Туберкулез и беременность
После лечения туберкулеза планировать беременность рекомендуют не ранее, чем через 2-3 года. Однако если беременность наступила раньше, то противопоказаний нет. Главное здесь — регулярно обследоваться и выполнять все предписания врача.
Сразу после родов (до первого кормления) женщине рекомендуют сделать рентгенографию легких. Беременность может активировать дремлющий очаг, поэтому перед началом кормления малыша нужно еще раз провериться на предмет рецидива заболевания. Рентгенолог сравнивает снимок с тем, который делали до беременности. Если видимых изменений нет, то все в порядке.
Сложнее обстоит ситуация, если женщина забеременела во время лечения. В данном случае решение о сохранении или прерывании беременности принимается вместе с врачом. При этом нужно отметить, что существующие методы лечения туберкулеза не оказывают отрицательного влияния на плод. Подобный опыт в мировой практике есть.
Лечение урогенитального туберкулеза в Университетской клинике (Санкт-Петербург)
Терапия туберкулеза мочеполовой системы проводится с применением комбинации четырех препаратов: рифампицин, изониазид, пиразинамид и этамбутол.
По словам уролога Д. Демидова, сроки терапии в рекомендациях немного различаются. Например, с 1982 г. Американское торакальное общество и Центры по контролю за заболеваниями рекомендуют девятимесячный курс изониазида и рифампицина для обычного лечения туберкулеза в США. Однако для лечения мочеполового туберкулеза рекомендован более короткий курс химиотерапии – четыре или шесть месяцев.
Большинство специалистов рекомендуют одновременное назначение четырех препаратов курсом в течение шести месяцев:
- Изониазида в дозировке 10 мг/кг/сутки;
- Рифампицина в дозировке 10 мг/кг/сутки;
- Пиразинамида в дозировке 25 мг/кг/сутки;
- Этамбутола 20-25 мг/кг/сутки.
В случае другой кратности приема (возможен прием несколько раз в неделю, не ежедневный) дозировка и схема устанавливается лечащим врачом.
Консультация уролога
ОСНОВНЫЕ СИМПТОМЫ ТУБЕРКУЛЕЗА У ВЗРОСЛЫХ И ДЕТЕЙ
При прогрессировании туберкулеза легочной формы у больного развиваются различные симптомы, которые могут возникать в различных комбинациях.
БЛЕДНОСТЬ И ИЗМЕНЕНИЕ ВНЕШНОСТИ ПРИ ТУБЕРКУЛЕЗЕ
При туберкулезной инфекции отмечается заострение черт лица, бледность и «проваливание» щек, на которых может образоваться неестественный румянец. Меняется и выражение глаз, они приобретают нездоровый блеск. При распространении заболевания человек начинает стремительно терять массу тела. Изменения внешности при начинающемся туберкулезе не так выражены, в то время как у лиц, страдающих хроническим туберкулезом, изменение внешности носит ярко выраженный характер, и врач может только лишь по этому признаку заподозрить туберкулез.
ПОВЫШЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА – ТИПИЧНЫЙ СИМПТОМ ТУБЕРКУЛЕЗА
Явный признак туберкулеза – это высокая температура тела, которая не спадает в течение мясца и больше. Как правило, это температура на уровне 37-38 градусов, которая не объясняется никакими объективными причинами. В вечернее время температура, как правило, поднимается, иногда до 38-38,5 градусов, что сопровождается ознобом. Несмотря на то, что больной туберкулезом постоянно потеет, организму так и не удается таким образом снизить температуру тела. Данное обстоятельство указывает на тот факт, что инфекция прогрессирует и постоянно провоцирует развитие лихорадки. На поздних стадиях туберкулеза возможно развитие фебрильной температуры – до 39,5 градусов, что указывает на обширные патологические очаги в легких.
Диагностика туберкулеза
Диагностика туберкулеза осуществляется при помощи инструментальных и лабораторных методов. Поскольку при туберкулезе симптомы часто малозаметны (или вовсе отсутствуют), то большое значение имеют скрининговые обследования. К таким относятся проба Манту или Диаскинтест. Суть этих методов диагностики сводится к подкожному введению туберкулинового аллергена. Диаскинтест считается более специфичным и точным. В отличие от пробы Манту, Диаскинтест не дает ложноположительных результатов, например, в случае аллергии на введенный туберкулин или на вакцину БЦЖ. Другими словами, если проба Манту положительна, то это еще не говорит о заболевании. А вот реакция на Диаскинтест считается более серьезным основанием подозрения на туберкулез.
Для подтверждения диагноза проводятся следующие исследования:
- рентгенография легких;
- компьютерная и магнитно-резонансная томография;
- микроскопическое исследование мокроты;
- полимеразная цепная реакция (для определения возбудителя);
- иммунологические тесты.
При постановке диагноза важна и дифференциальная диагностика. Врачи должны исключить заболевания, дающие схожую с туберкулезом симптоматику. Это пневмония, саркоидоз легких, рак легкого, кисты и абсцессы легкого, пневмомикозы и другие патологии органов дыхания.
 При подозрении на туберкулез больному делают рентгенографию легких. Фото: minervastock / Depositphotos
При подозрении на туберкулез больному делают рентгенографию легких. Фото: minervastock / Depositphotos
Особенности медикаментозного лечения урогенитального туберкулеза
Уролог А. Коловангин рассказывает, что Изониазид, рифампицин и пиразинамид, с этамбутолом или без него, обычно первоначально используются для лечения от шести до 12 недель. После 6–12-недельного курса изониазид и рифампин используются еще от 3 до 6 месяцев. Однако часто развивается резистентность, особенно к рифампицину, изониазиду.
При туберкулезе мочевыделительной системы стрептомицин и канамицин противопоказан ввиду нефротоксичности. В случае сочетанных инфекций назначаются другие антибиотики дополнительно и более коротким курсом (14 дней).
Препараты подбирают по возможности с учетом чувствительности. Во многих случаях отдают предпочтение фторхинолонам, но следует иметь в виду, что спарфлоксацин, моксифлоксацин не назначаются, поскольку имеют низкую концентрацию в моче. Предпочтительнее использовать офлоксацин, левофлоксацин.
Стандартный шестимесячный или девятимесячный курс медикаментозной терапии не подходит для пациентов, инфицированных ВИЧ, поскольку часто сообщается о рецидивах. Инфекция ВИЧ увеличивает риск осложнений туберкулеза и считается, что снижает эффективность противотуберкулезного лечения.
Например, в отличие от других пациентов, туберкулезная инфекция простаты у пациентов с синдромом приобретенного иммунодефицита в основном представляет собой абсцесс предстательной железы. Более того, часто наблюдаются вспышки туберкулеза с множественной лекарственной устойчивостью (МЛУ-ТБ) у людей с ВИЧ-инфекцией (правда могут быть и у не ВИЧ-инфицированных), они связаны с более высокой смертностью.
Таким образом, следует применять другую стратегию к пациентам с МЛУ-ТБ, ВИЧ или другим пациентам с тяжелым иммунодефицитом. Пациенты с туберкулезом с множественной лекарственной устойчивостью нуждаются в лечении фторхинолонами, аминогликозидами и другими препаратами в течение 18-24 месяцев.
Гистологическое наблюдение – хороший метод контроля эффективности лечения. Для последующего наблюдения и оценки противотуберкулезного лечения успешно используются периодические трансректальные биопсии. Возможны вариации, например, цитология по результатам тонкоигольной аспирации ТАБП является подходящей альтернативой не только для диагностики, но и последующего наблюдения туберкулеза предстательной железы.
Рентгенография грудной клетки
Другие рекомендации по лечению урогенитального туберкулеза от специалистов Университетской клиники в СПб
Пациенты должны строго соблюдать режим приема лекарств, а также сбалансированную диету.
Для пациентов, которые самостоятельно не могут контролировать процесс лечения, следует использовать тактику, когда им назначаются лекарства под непосредственным наблюдением медицинских работников.
Пациенты должны получить соответствующие знания о побочных эффектах противотуберкулезных препаратов и должны немедленно проконсультироваться с урологом случае развития каких-либо побочных эффектов.
Освобождение от микобактерий обычно происходит примерно через 4 недели после начала приема соответствующих лекарств
Информируйте пациентов о том, что туберкулез мочеполовых органов может вызывать бесплодие у женщин, и рассмотрите генитальный туберкулез у партнера мужского пола, если у женщины есть постоянные, опухшие, болезненные паховые лимфатические узлы и нет очевидного источника инфекции.
Важно рассмотреть региональную лекарственную устойчивость перед началом приема лекарств.
При туберкулезе яичек моча обычно очищается от инфекционных организмов в течение 2 недель после начала лечения.
При туберкулезе предстательной железы необходимы периодические проверки на семенные культуры необходимы, и если результаты оказываются положительными через 3 месяца, подозревают либо бактериальную резистентность к действующему режиму препаратов, либо несоблюдение режима лечения
Кроме того, для обеспечения эффективности лечения необходимо проводить повторные трансректальные ультразвуковые биопсии предстательной железы под контролем УЗИ мошонки.
Особую осторожность следует проявлять пациентам с нарушением функции почек
Пациентам со сниженной функцией почек следует избегать применения стрептомицина и аналогичных аминогликозидов, поскольку они вызывают ототоксичность и нефротоксичность. Кроме того, этамбутол может вызвать необратимый неврит зрительного нерва, что делает необходимым снижение его дозы в зависимости от скорости клубочковой фильтрации (СКФ)
Рифампицин, изониазид, пиразинамид, протионамид и этионамид могут назначаться пациентам с нарушением функции почек, поскольку они выводятся с желчью, а метаболиты не выводятся почками.
Пациентам с тяжелым поражением мочевого пузыря и наличием стриктур может потребоваться назначение стероидов. Если пациент находится на рифампицине, рекомендуется высокая доза преднизолона, так как рифампицин снижает биодоступность и эффективность преднизолона примерно до 66%.
Исключить злокачественные патологии необходимо, если имеются язвы половых органов.
История болезни Н.
Пациент Н., 62 года, работал трактористом в животноводстве. Туберкулезный контакт не установлен. О заболевании скота по месту работы не знает. Ранее туберкулезом не болел. Два года назад отметил увеличение лимфоузлов в подмышечной области справа, абсцедирование, образование свищей. В дальнейшем увеличились лимфоузлы в паховых областях, образовались свищи в промежности. Уролог, хирург, терапевт по месту жительства назначали повторные курсы неспецифической антибактериальной терапии, мазевые повязки, аутогемотерапию, рассасывающие препараты. Только после двух лет непрерывного неэффективного лечения был, наконец, заподозрен туберкулез и отделяемое свища было окрашено по Цилю — Нильсену; обнаружены микобактерии туберкулеза в большом количестве.
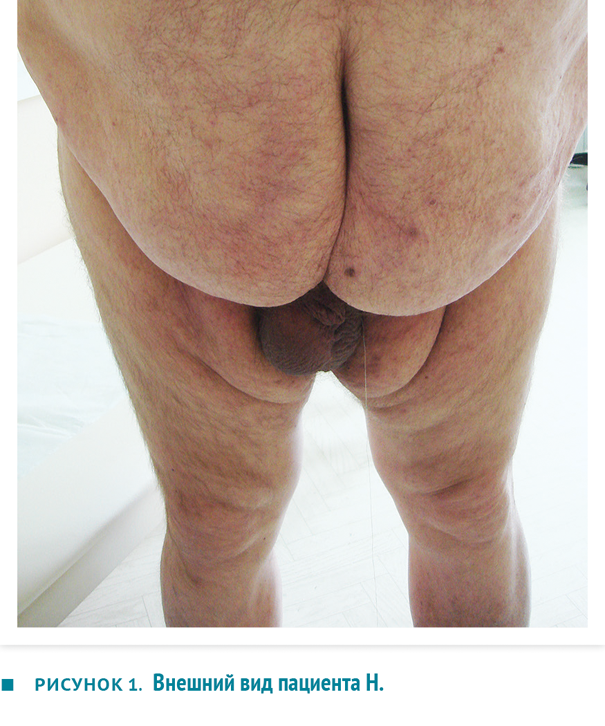
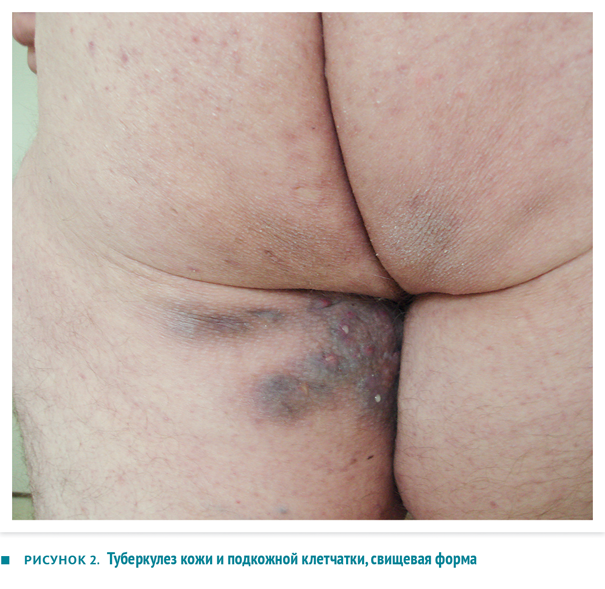
При осмотре: рост 182 см, вес 145 кг. Состояние удовлетворительное. Живот увеличен за счет жировой клетчатки, свисает в виде «фартука», безболезненный. Справа в подмышечной области лимфоузел 3×4 см, эластичный, абсцедирующий. У корня мошонки множественные свищи с гнойным отделяемым желтоватого цвета. Параректально множественные рубцы, свищевые ходы с гнойным отделяемым, больше слева. Диагноз: туберкулез кожи и подкожной клетчатки, туберкулез периферических лимфоузлов, туберкулезный парапроктит, осложненный свищами, с выделением микобактерии туберкулеза (МБТ+). Внешний вид пациента и очаги туберкулезного воспаления кожи с подкожной клетчаткой представлены на рис. 1 и 2.
Обсуждение
Туберкулез внелегочных локализаций в большинстве случаев какого‑либо специфического проявления не имеет, в результате чего немалая часть пациентов выявляются интраоперационно, после хирургического вмешательства, выполненного в учреждениях общего профиля по поводу ошибочного диагноза. Туберкулез является одной из основных причин бесплодия, как мужского, так и женского , — однако у пациентки из 2‑го примера в течение 11 лет лечения инфертильности ни разу не был заподозрен туберкулез. Туберкулез — заболевание, передаваемое половым путем , и в последнее время участились факты диагностирования туберкулеза шейки матки и половых партнеров больных туберкулезом.
В литературе описан туберкулезный тонзиллит , туберкулезный аденоидит , изолированный туберкулез вульвы , изолированный туберкулезный аппендицит . Множественность проявления туберкулеза, возможность вовлечения в специфический инфекционно-воспалительный процесс любого органа, в том числе при интактных легких, эпидемическая опасность больного внелегочным туберкулезом подтверждают необходимость соответствующей настороженности у врача любого профиля.
Список источников
- Кульчавеня Е. В. Избранные вопросы фтизиоурологии / Е. В. Кульчавеня, В. А. Краснов. — Новосибирск: Наука, 2010. — 142 с.
- Щербань М. Н. Диагностика, предупреждение и лечение нарушений репродуктивной функции у мужчин, больных туберкулёзом лёгких / М. Н. Щербань, Е. В. Кульчавеня, Е. В. Брижатюк // Туберкулёз и болезни лёгких. — 2010. — № 10. — С. 31–36.
- Ariel» BM et al. Tuberculosis of the pharyngeal tonsil in a child]. Arkh Patol. 2012 Nov-Dec; 74 (6):35–8.
- Patil C, Kharat Patil R, Deshmukh P, Biswas J, John B. Primary tuberculosis of nasopharynx (adenoid) — a rare presentation. Asian Pac J Trop Med. 2013 Mar; 6 (3):246–8. doi: 10.1016/S1995–7645 (13) 60 033–4.
- Nanjappa V et al. Vulval tuberculosis — an unusual presentation of disseminated tuberculosis. J Assoc Physicians India. 2012 Dec; 60:49–52.
- Elamurugan TP et al. Primary tuberculous appendicitis presented with caecal perforation: a case report. Asian Pac J Trop Med. 2012 Oct; 5 (10):834–6. doi: 10.1016/S1995–7645 (12) 60 154–0.
Где лечить туберкулез?
Если раньше людей, у которых диагностировали данное заболевание, немедленно направляли в стационар, то сегодня ситуация несколько изменилась. Современные врачи имеют право назначать лечение в амбулаторных условиях. Как правило, оно рекомендуется пациентам, у которых выявлены нетяжелые формы туберкулеза. Таких больных направляют на домашнее лечение под строгим контролем лабораторно-диагностических исследований. Это стало возможным благодаря наличию всех необходимых служб, позволяющих больному получать полноценную противотуберкулезную терапию. Амбулаторное лечение этого заболевания основано на комплексной терапии, включающей в себя медикаментозное лечение, лечебную гимнастику, правильный образ жизни и здоровое питание. В случае необходимости пациенту назначают гирудотерапию, гомеопатические средства, а также физиотерапевтические процедуры.
Факторы риска
Вероятность заболеть туберкулезом во многом зависит от социальных, эпидемиологических и медико-биологических факторов. По социальному фактору наиболее уязвимыми категориями людей считаются:
- мигранты;
- люди, живущие в закрытых учреждениях (например, в тюрьмах, интернатах, приютах);
- лица с асоциальным типом поведения (бездомные, наркозависимые, алкоголики, беспризорные).
Эпидемиологический фактор — это наличие контакта с больными людьми или животными. Что касается медицинских факторов, то чаще всего туберкулезом болеют:
- дети, не привитые вакциной БЦЖ;
- больные сахарным диабетом, легочными, онкологическими и неврологическими заболеваниями;
- ВИЧ-инфицированные;
- люди с врожденными и приобретенными иммунодефицитами;
- пациенты, долгое время принимающие цитостатические, гормональные препараты или иммунодепрессанты;
- больные с хроническими воспалительными заболеваниями внутренних органов;
- женщины в период беременности и родов.
Причины поражения легких
Туберкулез легких – это не наследственное заболевание. В основном, у больных родителей рождаются совершенно здоровые дети. Если же родители игнорируют болезнь и не проходят курс лечения, то у ребенка появляется большая вероятность развития заболевания. Наиболее часто бактерия туберкулеза передается воздушно-капельным путем от одного к другому человеку . Когда больной человек начинает кашлять, мокрота попадает в воздух и оседает на бытовые предметы. При этом, в высохшей мокроте микробы долго сохраняют жизнеспособность. Основным путем попадания в организм человека бактерий туберкулеза являются легкие .
Первичная инфекция
Первичный туберкулез легких возникает при заражении микобактерией здорового человека в первый раз. Клинические характеристики форм туберкулеза легких имеют существенные отличия. Если имеется малейший очаг, где нашла себе место палочка Коха, то болезнь может проявлять себя по-разному.
Вторичная инфекция
Вторичная форма (инфильтративный туберкулез) может развиваться при повторной активизации болезни из первичного очага. При очаговом туберкулезе легких клинические проявления могут быть абсолютно разными и могут поражать любые органы человека.
Лечение туберкулеза
В эпидемических странах лечение туберкулеза осуществляется бесплатно. Это делается для того, чтобы:
- уменьшить число больных;
- уменьшить смертность;
- уменьшить риск заражения здоровых людей;
- исключить миграцию бациллы в соседние государства.
Во время лечения больной должен отказаться от курения и спиртных напитков, соблюдать правила гигиены.
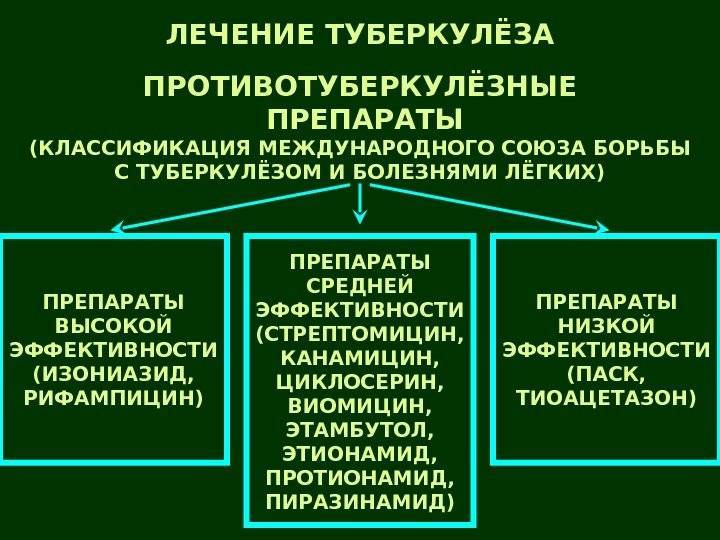
Препараты первой линии для лечения туберкулеза
Внутрь при туберкулезе можно принимать:
- “Рифмапицин”;
- “Этамбутол”;
- “Изониазид”;
- “Пиразинамид”.
Внутривенно вводится “Стрептомицин”.
Данные лекарства уничтожают сами бактерии, а не их токсины, предотвращают развитие устойчивости микобактерий к действующим лекарственным веществам.
Препараты второй линии для лечения туберкулеза
Внутрь больные принимают:
- “Протионамид”;
- “Циклосерин”;
- “Этиономид”.
Внутривенно им вводятся:
- “Амикацин”;
- “Канамицин”;
- “Вомицин”.
Дозы лекарств рассчитываются в индивидуальном порядке с учетом веса пациента и его возраста, выраженности симптоматики.
Критерии выздоравливания
При своевременном обращении за врачебной помощью больной может рассчитывать на улучшение своего состояния. К признакам, говорящим, что туберкулез отступает, относятся:
- бактериологические и микроскопические анализы на протяжении последних 5 месяцев являются отрицательными;
- выраженность клинических симптомов после 2 месяцев лечения уменьшается, рентген показывает уменьшение размеров очагов, первая микроскопия – отрицательная;
- осложнения отсутствуют, проводимые лабораторные и инструментальные методы говорят о положительной эволюции.
Гигиена лиц, зараженных туберкулезом
Туберкулез очень легко передается, поэтому больной должен соблюдать определенные правила, чтобы снизить риск заражения окружающих людей:
- При нахождении в общественном месте надевать хирургическую маску (менять каждые 4-6 часов).
- Проходить лечение в специализированных медицинских учреждениях.
- Кашлять в стороне, прикрывая рот платком.
Госпитализация при туберкулезе
Не всегда для лечения туберкулеза нужно обязательно ложиться в больницу. Для госпитализации существуют свои показания:
- Подозрение на туберкулез легких.
- Проведение дифференциальной диагностики туберкулеза с другими заболеваниями, имеющими схожую симптоматику.
- Лечение впервые выявленного туберкулеза внелегочной формы (курс химиотерапии).
- Лечение туберкулеза, устойчивого к противотуберкулезным препаратам.
- Лечение активных форм заболевания.
- Лечение распространенных форм туберкулеза.
- Необходимость хирургического лечения туберкулеза.
Длительность госпитализации при туберкулезе зависит от формы заболевания:
- Если в ходе диагностики подтверждается, что больной не болен туберкулезом, его сразу выписывают.
- Если предварительный диагноз подтвердился, лечение занимает около 3-4 месяцев. Только после трехкратной сдачи мокроты, подтверждающей, что пациент не выделяет микобактерии, он может проходить дальнейшее лечение в амбулаторных либо санаторных условиях.
- При мультирезистентном туберкулезе, когда бацилла устойчива ко всем противотуберкулезным препаратам, больной может провести в больнице до полутора лет.
История болезни А.
На долю туберкулёза глаз в конце прошлого века в Сибири и на Дальнем Востоке приходилось 7,4 %; с 2009 года эта локализация в статистических отчетах не учитывается вообще, поэтому сравнение можно провести только с 2008 годом, когда было 4,4 % заболевших в структуре внелегочных форм туберкулеза. Соответственно, в графе «прочие локализации» в 1999 году стояло 7,8 %, в 2009 году — 15,8 %, а в 2011–13,9 % — и именно прочие локализации вызывают наибольшие затруднения в диагностике
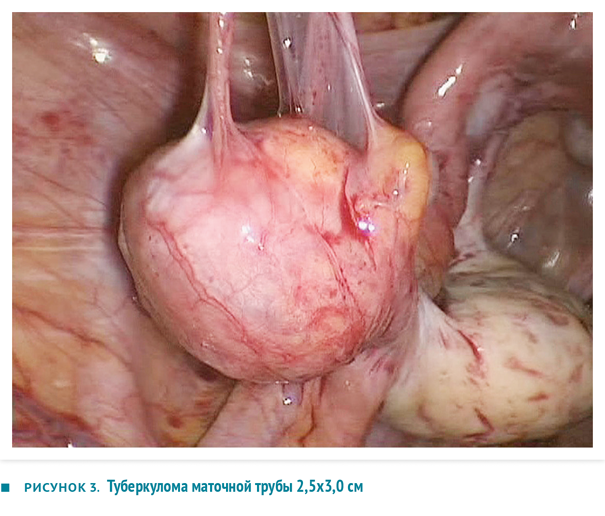
Пациентка А., 29 лет, в течение 11 лет наблюдалась по поводу первичного бесплодия; были диагностированы трихомониаз и хламидиоз, успешно пролечены. Туберкулезом ранее не болела, контакт с инфекцией установить не удалось. Самочувствие было хорошим, никаких жалоб, кроме отсутствия наступления беременности, не предъявляла. При ультразвуковом исследовании в 2012 году были обнаружены параовариальные кисты размером 19х10 мм и 17х12 мм. В матке, шейке матки и вагинальных форниксах (сводах) патологические образования не определялись, влагалище также не было изменено. Больной выполнена лечебно-диагностическая лапароскопия, в ходе которой обнаружен спаечный перитонит, первоначально расцененный как последствие перенесенного хламидиоза, и туберкуломы в ампулярной части фаллопиевых труб (рис. 3). Гистологически в резецированных тканях придатков матки обнаружили значительное фиброзирование, туберкулезное воспаление с очагами некроза. При окрашивании по Цилю — Нильсену выявлены кислотоустойчивые микроорганизмы, методом ПЦР обнаружена ДНК M. tuberculosis в операционном материале, в то время как исследование эндометрия дало отрицательный результат.
Контроль за побочными эффектами
По мнению А. В
Коловангина (Университетская клиника, СПб), при лечении урогенитального туберкулеза важно следить за побочными эффектами. Часто встречаются следующие ситуации:
- Гепатотоксичность возникает при применении изониазида, рифампицина и пиразинамида. К факторам риска развития гепатотоксичности относят пожилой возраст, недостаточное питание (низкий вес) и алкогольные заболевания печени. Поэтому функциональную оценку печени следует проводить каждые 2 месяца. Прием препаратов необходимо немедленно прекратить, если имеются выраженные изменения в биохимических анализах и/или функциональных тестах.
- Периферическая невропатия возникает из-за изониазида и этамбутола, в качестве профилактики назначается пиридоксин и другие витамины группы В.
- Аллергические реакции могут возникать при применении любых противотуберкулезных препаратов. Для повторного введения препарата следует провести десенсибилизацию.
Пиридоксин
ТУБЕРКУЛЕЗ: КАК НАЧИНАЕТСЯ БОЛЕЗНЬ У ВЗРОСЛЫХ
Первые признаки туберкулеза проявляются индивидуально. Все зависит от локализации патологического процесса, возраста больного, состояния общего здоровья и ряда других особенностей.
Если говорить о туберкулезе дыхательной системы (легких), то первые симптомы заболевания часто напоминают острую респираторную инфекцию или хроническую усталость. У больного отмечается слабость, сонливость, плохой аппетит и подавленное настроение. Как правило, отмечается беспокойный сон, а вечерами может наблюдаться озноб.
На начальном этапе при туберкулезе температура тела, как правило, поднимается до субфебрильных величин (37-37,5). Появляется сухой кашель, который больше всего беспокоит больного ранним утром и в ночное время.
Примечательно, что начало туберкулеза может сопровождаться одним из вышеперечисленных симптомов или сразу несколькими признаками.

































![Топ-17 лучших очков для водителей на [year] год](https://forma100.ru/wp-content/uploads/a/1/6/a16c794807ae7031a017acc34d1d4d51.jpeg)